Il tumore al seno (o tumore alla mammella), è la forma di tumore più frequente nella popolazione femminile. Esistono diversi tipi di tumore al seno: come tutti i tumori, anche quelli della mammella possono essere benigni o maligni. I tumori maligni più comuni sono detti carcinomi, e originano a livello della ghiandola mammaria, un complesso e sofisticato insieme di cellule molto ben organizzate fra loro e programmate dalla natura per una sola e fondamentale funzione: produrre il latte che nutrirà il neonato.
|
> Cause e fattori di rischio del tumore al seno > La diagnosi per il tumore al seno |
Cos'è il tumore al seno
Il tumore al seno (o cancro della mammella) è una malattia caratterizzata dalla presenza di cellule neoplastiche (maligne) nel tessuto mammario.
La mammella è costituita da cute, tessuto adiposo e tessuto ghiandolare. Il tessuto ghiandolare della mammella è suddiviso in unità principali o lobi, a loro volta suddivisi in unità più piccole o lobuli, dai quali si diparte una rete di dotti galattofori che si diramano fino al capezzolo. Il latte è prodotto nei lobuli e scorre lungo i dotti galattofori fino a fuoriuscire dal capezzolo.
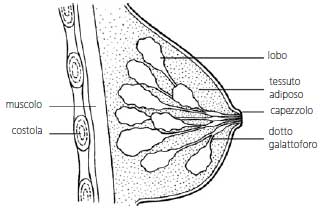
Il tumore della mammella si forma quando alcune cellule cominciano a crescere e moltiplicarsi in maniera incontrollata soprattutto nel tessuto ghiandolare. I tumori della mammella sono di vario tipo e possono essere benigni o maligni.
I tumori benigni più comuni sono denominati fibroadenomi, non sono pericolosi e si asportano chirurgicamente solo se crescono troppo di dimensioni.
I tumori maligni più comuni, i cosiddetti carcinomi, originano dal tessuto ghiandolare.

Per saperne di più: La mammella e Che cos'è il tumore della mammella
Tipi di tumore al seno
Il tumore della mammella non è una malattia unica, ma un insieme di malattie che possono essere molto diverse da paziente a paziente. Per descrivere in maniera precisa la malattia per ogni paziente, sono state elaborate varie classificazioni.
Classificazione basata sulle caratteristiche cellulari: distingue il tumore in base alle cellule da cui ha origine. I tipi principali sono il carcinoma duttale (‘non speciale’), che origina dalle cellule dei dotti, e il carcinoma lobulare, che origina delle cellule dei lobuli.
Classificazione basata sulle caratteristiche biologiche: distingue il tumore rispetto alla presenza o meno nelle cellule tumorali di recettori per gli ormoni femminili estrogeno (ER) e progesterone (PR) e del recettore HER2. Da questo punto di vista, si distinguono 4 sottotipi principali: Luminal A, Luminal B, HER2-positivo, Triplo-negativo.
Classificazione basata sull’estensione della malattia,ossia sullo stadio, distingue i carcinomi invasivi, di qualunque sottotipo cellulare e biologico, in Carcinoma in fase iniziale (stadio I-III), Carcinoma localmente avanzato (stadio III), Carcinoma metastatico (stadio IV).
Per saperne di più: Come si classifica il tumore della mammella
Cause e fattori di rischio del tumore al seno
Pur essendo le cause tuttora non completamente conosciute, sono stati individuati alcuni fattori di rischio: in primo luogo l’età, seguita da fattori legati alla salute (pregressa diagnosi di tumore del seno, alcune malattie mammarie benigne, sovrappeso, fattori ormonali, uso della pillola anticoncezionale per lungo tempo menarca precoce o menopausa tardiva, ecc) e fattori legati allo stile di vita (largo uso di alcolici per molto tempo; fumo di sigaretta; alimentazione ricca di grassi saturi, povera di frutta e verdura);
In casi molto rari (meno di 10 su 100) la malattia è causata da mutazioni genetiche, che più spesso sono a carico dei geni BRCA1 e BRCA2, ma vi sono anche geni meno frequenti che predispongono al suo sviluppo.
Per saperne di più: Cause e fattori di rischio del tumore della mammella
Sintomi del tumore al seno
Negli stadi iniziali, la malattia non dà luogo a sintomi specifici, ma ogni donna dovrebbe conoscere bene le proprie mammelle per essere in grado di riconoscere eventuali cambiamenti, tra i quali: variazione di dimensioni o forma, presenza di rilievi o infossamenti sulla superficie (pelle a buccia d’arancia), di protuberanza o ispessimento, di segni di infiammazione (cute arrossata, calda, talvolta anche dolente), di un nodulo duro; retrazione del capezzolo o ispessimento nell’area situata dietro il capezzolo, eczema sul capezzolo o nell’area circostante (in casi rari), secrezione ematica (in casi molto rari); gonfiore a livello dell’ascella, dell’avambraccio o di tutto il braccio.
Per saperne di più: Sintomi del tumore della mammella
La diagnosi per il tumore al seno
Il migliore metodo di diagnosi per le donne di oltre 50 anni è la mammografia, una radiografia dei tessuti interni della mammella, che permette di evidenziare la presenza di un nodulo, ancora prima che possa essere ‘palpabile’. La mammografia è ugualmente importante per la diagnosi precoce della malattia anche in assenza di sintomi o segni della sua presenza.
Le altre metodiche più utilizzate per formulare la diagnosi di un tumore della mammella sono:
- Analisi del sangue: servono per controllare le condizioni generali della paziente.
- Ecografia: esame che utilizza gli ultrasuoni per esaminare i tessuti della mammella. Nelle donne giovani con mammelle in cui prevale il tessuto ghiandolare, l’ecografia permette una valutazione più accurata della mammografia.
- Risonanza magnetica nucleare (RMN): esame che utilizza i campi magnetici per elaborare immagini dettagliate delle strutture interne dell’organismo.
- Agoaspirato: procedura ambulatoriale semplice e di breve durata che permette di prelevare dal nodulo mammario o da un linfonodo ascellare un campione di cellule utilizzando un ago sottile e una siringa. Il materiale prelevato è analizzato in laboratorio per stabilirne la natura.
- Agobiopsia: procedura che permette di prelevare dal nodulo mammario alcuni campioni di tessuto utilizzando un ago di calibro più grande di quello usato per l’agoaspirato.
- Biopsia escissionale: asportazione chirurgica dell’intero nodulo, che viene poi analizzato in laboratorio.
Per saperne di più: Diagnosi per il tumore della mammella
Come si cura il tumore al seno
Le opzioni terapeutiche attualmente disponibili per il trattamento del tumore al seno sono:
Chirurgia
La chirurgia per il tumore al seno
La chirurgia è il trattamento proposto alla maggior parte delle pazienti per l’asportazione del tumore. Il chirurgo oncologo che discute con il paziente il tipo di intervento più appropriato in funzione del tipo, della localizzazione, delle dimensioni e dell’eventuale diffusione del tumore.
La tecnica chirurgica può essere:
- conservativa: il chirurgo asporta solo il tumore con un’area di tessuto mammario circostante (resezione parziale/quadrantectomia); oppure
- demolitiva: il chirurgo asporta tutta la mammella (mastectomia).
In determinate situazioni, prima di programmare l’intervento chirurgico, si eseguono alcune indagini radiologiche per confermare che la malattia è localizzata alla mammella, ed eventualmente ai linfonodi ascellari, ed escludere la presenza di metastasi a organi distanti.
Per saperne di più: La chirurgia per il tumore della mammella
Terapia neo-adiuvante e terapia adiuvante
Prima dell’intervento chirurgico potrebbe essere attuata una terapia farmacologica: tale scelta dipende dalle dimensioni del tumore, dal coinvolgimento linfonodale e dalle caratteristiche biologiche del tumore che influenzano il rischio individuale di recidiva o di sviluppo di metastasi.
La terapia attuata prima dell’intervento si definisce neo-adiuvante, quella attuata dopo l’intervento si definisce adiuvante.
Dopo la terapia neoadiuvante e la chirurgia si possono avere due situazioni: le cellule del carcinoma sono state completamente eliminate dalla terapia neoadiuvante; alcune cellule del carcinoma sono ancora presenti nonostante la terapia neoadiuvante. In entrambi i casi, è necessario eseguire delle terapie adiuvanti per ridurre il rischio di recidiva.
Per saperne di più: Terapia neoadiuvante e terapia adiuvante per il tumore della mammella, Le terapie dopo la chirurgia per il tumore della mammella
Dopo l'intervento
Dopo l'intervento chirurgico, la paziente è incoraggiata ad alzarsi e a camminare quanto prima possibile. La durata della degenza dipende dalla tecnica chirurgica.
A seguito dell'intervento la paziente potrebbe avvertire dolore o fastidio intorno alla ferita e sotto il braccio, avvertire rigidità alla spalla (soprattutto dopo una mastectomia), insensibilità e formicolio. Dopo un intervento di dissezione ascellare o radioterapia potrebbe manifestarsi un lieve gonfiore del braccio o della mano, detto linfedema.
Prima delle dimissioni, viene fissato l’appuntamento per i controlli postoperatori in ambulatorio. In tale occasione, generalmente, l’oncologo comunica alla paziente il risultato dell’esame istologico e consiglia il trattamento più indicato per il singolo caso.
Per saperne di più: Dopo l'intervento e Convivere con le conseguenze dell'intervento al seno
Radioterapia
La radioterapia per il tumore al seno
La radioterapia (detta anche terapia radiante) utilizza radiazioni ad alta energia con l’intento di provocare la morte delle cellule tumorali e al tempo stesso di non danneggiare i tessuti sani. Nel trattamento dei tumori al seno si usa più frequentemente per eliminare eventuali cellule tumorali rimaste dopo l’intervento.
Le radiazioni possono essere erogate da una macchina esterna (radioterapia a fasci esterni) oppure da sostanze radioattive (radioisotopi) impiantati all’interno del tessuto da trattare (radioterapia interna o brachiterapia). La radioterapia è indicata come trattamento complementare alla chirurgia conservativa (nodulectomia/quadrantectomia, v. sopra) allo scopo di sterilizzare i tessuti mammari residui, ma in presenza di determinate condizioni può esserlo anche dopo una mastectomia. Può essere indicata anche nel trattamento delle recidive, soprattutto nelle regioni linfonodali che richiederebbero un intervento chirurgico più impegnativo.
Per saperne di più: vedi La radioterapia per il tumore della mammella e il libretto La radioterapia
Terapie con farmaci
Le terapie con farmaci attualmente disponibili per il trattamento del tumore al seno sono:
Chemioterapia
La chemioterapia è la modalità terapeutica che distrugge le cellule tumorali attraverso la somministrazione di farmaci iniettati per via endovenosa oppure assunti per bocca in forma di compresse. La chemioterapia viene eseguita attraverso cicli di trattamento a frequenza variabile (per lo più, settimanale o trisettimanale). Ogni seduta di chemioterapia, la cui durata può variare da minuti a ore a seconda dei farmaci utilizzati, si esegue di solito in regime ambulatoriale, ma in alcuni casi può essere necessario il ricovero in ospedale. Può essere utilizzata prima della chirurgia (chemioterapia neoadiuvante) con l’intento di ridurre le dimensioni del tumore e consentire un intervento conservativo, oppure dopo la chirurgia (chemioterapia adiuvante) con intento precauzionale quando le caratteristiche del tumore indicano un rischio di diffusione per via ematica, oppure quando sono presenti metastasi a distanza e si ritiene che possano rispondere ai chemioterapici.
Per il trattamento dei tumori della mammella sono disponibili molti chemioterapici da somministrare da soli o in combinazione. I più usati sono:
- antracicline (ad esempio epirubicina e doxorubicina)
- taxani (docetaxel e paclitaxel)
- derivati del fluoro (5-fluorouracile e capecitabina)
- metotrexate
- vinorelbina
- eribulina
- gemcitabina
- derivati del platino (ad esempio cisplatino e carboplatino)
La finalità del trattamento varia in funzione della fase della malattia, a seconda che essa si trovi in fase iniziale, localmente avanzata o metastatica.
Per saperne di più: vedi La chemioterapia per il tumore della mammella e il libretto La chemioterapia
Terapia ormonale
La terapia ormonale consiste nella somministrazione per bocca di farmaci che bloccano l’attività degli estrogeni, che sono coinvolti nell’insorgenza e sviluppo di alcune tipologie di tumore della mammella. La durata del trattamento varia in relazione alla sua finalità e alla fase di malattia, a seconda che essa si trovi in fase iniziale o metastatica.
I meccanismi d’azione della terapia ormonale sono sostanzialmente due: impedire alla cellula tumorale di utilizzare gli estrogeni prodotti o ridurre la produzione degli estrogeni da parte dell’organismo. La terapia ormonale si può attuare dopo la chemioterapia oppure da sola nei casi in cui rappresenti il trattamento più indicato.
A seconda del meccanismo di azione, i farmaci ormonali si distinguono in:
- antiestrogeni, come il tamoxifene: impediscono alle cellule tumorali di utilizzare gli estrogeni prodotti dall’organismo, inibendo così la loro crescita;
- inibitori dell’aromatasi, tra cui anastrozolo, letrozolo ed exemestane: bloccano la produzione degli estrogeni nelle donne in menopausa;
- analoghi dell’LH-RH: bloccano la produzione di estrogeni da parte delle ovaie, per questo si usano in particolare nelle donne giovani.
Per saperne di più: Terapia ormonale per il tumore della mammella
Terapie a bersaglio molecolare
Le terapie a bersaglio molecolare sono il prodotto delle ricerche più recenti. Il loro meccanismo di azione si basa sulla capacità di legarsi specificamente ai bersagli molecolari identificati nelle cellule tumorali, da cui la definizione di ‘terapie mirate": colpiscono selettivamente uno specifico ‘bersaglio’ e bloccano esclusivamente le cellule tumorali che ne sono portatrici, risparmiando in questo modo le cellule sane in cui il bersaglio è assente.
Nel trattamento dei tumori della mammella, le terapie a bersaglio molecolare possono essere usate da sole o in combinazione con la chemioterapia o con la terapia ormonale. Grazie ai progressi sempre più rapidi della ricerca scientifica, l’elenco delle terapie a bersaglio molecolare si allunga ogni anno di più, per cui si descrivono di seguito brevemente soltanto le categorie più utilizzate per il tumore della mammella:
Anticorpi monoclonali: farmaci intelligenti in grado di riconoscere selettivamente e colpire in modo specifico alcune proteine necessarie per le cellule tumorali. Per il trattamento dei tumori della mammella gli anticorpi monoclonali più utilizzati sono trastuzumab, pertuzumab e bevacizumab.
Anticorpi monoclonali farmaco-coniugati: farmaci innovativi in cui un anticorpo monoclonale è combinato con un chemioterapico. Per i tumori al seno i più utilizzati sono trastuzumab-emtansine (Kadcyla®) in caso di tumore HER2-positivo; trastuzumab-deruxtecan (Enhertu®), utilizzato sia in caso di tumore HER-positivo, sia in caso di tumore HER2-low; sacituzumab govitecan per il tumore triplo negativo.
Inibitori delle chinasi ciclino-dipendenti (CDK ) 4/6: si somministrano per via orale insieme alla terapia ormonale classica. I principali farmaci sono rappresentati da palbociclib (Ibrance®), ribociclib (Kisquali®) e abemaciclib (Verzenios®).
Inibitori di PARP: PARP è un enzima coinvolto nei processi di riparazione del DNA, bloccando la sua azione si può causare la morte della cellula tumorale. I principali sono olaparib (Lynparza®) e talazoparib (Talzenna®), che possono essere utilizzati sia come terapia adiuvante che nella malattia avanzata.
Immunoterapici: farmaci che agiscono stimolando le cellule immunitarie della paziente per colpire le cellule tumorali. I farmaci immunoterapici attualmente approvati per il tumore della mammella sono pembrolizumab (Keytruda®) e atezolizumab (Tecentriq®).
Per saperne di più: Le terapie a bersaglio molecolare per il tumore della mammella
Elenco dei farmaci per il tumore al seno
Un elenco dei principali farmaci utilizzati per il tumore al seno, con una descrizione sintetica delle loro proprietà e modalità di utilizzo, può essere consultato nella pagina Farmaci per il tumore al seno.
Tumore al seno metastatico
Il carcinoma è metastatico quando il tumore si è esteso al di fuori della mammella e ha sviluppato metastasi in altri organi. I sintomi, le possibili complicanze, come pure gli esami diagnostici e le indicazioni terapeutiche variano in funzione della sede di localizzazione delle metastasi. Generalmente non è guaribile, pertanto, l’obiettivo del trattamento è ‘cronicizzare’ la malattia, vale a dire ottenere il controllo a lungo termine del tumore attraverso le terapie disponibili.
La scelta del trattamento farmacologico dipende da molti fattori, in generale le terapie disponibili per la malattia metastatica sono:
- chemioterapia,
- terapia ormonale: inibitori dell’aromatasi (letrozolo, anastrozolo, exemestane), antiestrogeni (tamoxifene, fulvestrant), analoghi dell’LH-RH;
- terapie a bersaglio molecolare: inibitori delle chinasi ciclino-dipendenti 4/6, inibitori di PARP,anticorpi monoclonali anti-HER2; inibitori di tirosino-chinasi HER2 (lapatinib e tucatinib); immunoterapici;
- anticorpi farmaco-coniugati.
Il tumore della mammella metastatico tocca profondamente la vita di molte donne. Nonostante i notevoli progressi nei trattamenti, le sfide psicologiche e sociali rimangono imponenti. Queste terapie hanno migliorato di molto la sopravvivenza, ma il benessere psicologico e la qualità della vita delle pazienti restano al centro della gestione della malattia.
Per saperne di più: Il tumore della mammella metastatico
I controlli dopo le terapie
Concluse le terapie, la paziente deve sottoporsi a controlli periodici che comprendono visite mediche, alcuni esami strumentali e analisi del sangue. È questo ciò che i medici definiscono convenzionalmente follow-up. La frequenza dei controlli è inizialmente ravvicinata (sei mesi) fino al quinto anno, poi annuale fino al decimo anno. Se la paziente è in trattamento con la terapia ormonale oppure accusa effetti collaterali dopo la chirurgia, la radioterapia o la chemioterapia, i controlli con l’oncologo possono essere più frequenti.
Se nei periodi di intervallo tra un controllo e l’altro la paziente ha dei problemi o avverte nuovi sintomi, deve contattare il medico di famiglia o l’oncologo.
Altri aspetti da tenere in considerazione dopo il trattamento del tumore al seno sono: l'opportunità di attuare la terapia ormonale sostitutiva per ritardare la menopausa (generalmente sconsigliata poiché gli estrogeni contenuti nel farmaco potrebbero favorire la recidiva, anche se il ginecologo può prescrivere dei farmaci che non contengano estrogeni per tenerli sotto controllo); quelli relativi alla fertilità e all'eventualità di programmare una gravidanza; come gestire il linfedema, il lieve gonfiore del braccio o della mano omolaterali che può svilupparsi dopo l'intervento chirurgico o la radioterapia; come gestire il peso corporeo e gli aspetti nutrizionali.
Per approfondire questi aspetti, vedi I controlli dopo le terapie per il tumore della mammella, Tumore della mammella: attenzione al peso, i libretti Madre dopo il cancro, Il linfedema e La nutrizione nel malato oncologico.
Ultima revisione: gennaio 2025
Questa scheda sul tumore è tratta dai contenuti presenti nel libretto di Aimac "Il tumore della mammella", la cui revisione critica per la nona edizione (settembre 2024) è stata effettuata da M. De Laurentiis (Oncologia Clinica Sperimentale di Senologia, IRCCS Istituto Nazionale Tumori “Fondazione Pascale” – Napoli); L. Del Mastro (Dipartimento di Medicina Interna e Specialità Mediche, Università di Genova), D. Soldato (Unità Operativa Clinica di Oncologia Medica, IRCCS Ospedale Policlinico San Martino, Università di Genova); M. Perrone (IRCCS Istituto Nazionale Tumori Regina Elena - Roma); P. Pugliese (Comitato Scientifico F.A.V.O.).



